平成24年6月29日に中央区立日本橋公会堂で開催された、第2回講演会の聴講録をお届けします。 演者である門間千枝先生と岡田由美子先生の特別のご許可をいただきまして、講演で使用された数点の図表を加えてあります。是非、お読み下さい。
平成24年度 講演会 聴講記録
この聴講録は、2012年6月29日に中央区立日本橋公会堂で開催された、第2回講演会における2つの講演の内容をとりまとめたものです。
講演Ⅰ
ウエルシュ菌食中毒の現状と予防対策
門間 千枝 (東京都健康安全研究センター 食品微生物研究科 主任研究員)
食中毒起因菌であるウエルシュ菌について、菌の特徴、食中毒発生状況、検査法および食中毒事例と予防対策について解説する。
ウエルシュ菌の特徴
ウエルシュ菌はグラム陽性の大桿菌で嫌気性芽胞形成菌である。発育至適温度は43~47℃と高く、また、分裂速度が約10分と非常に速いのが特徴である。多くの動物の腸管内や自然界に常在菌として多く分布している。本菌のうちエンテロトキシン産生株が下痢原性を有し、非産生株は常在菌と考えられている。ウエルシュ菌は芽胞を形成する際にエンテロトキシンを産生することが知られている。
また、エンテロトキシン産生株の芽胞は耐熱性で100℃、60分の加熱にも耐えるとの報告もある。健康者は糞便中に常在菌としてのウエルシュ菌をほぼ100%保有していると考えられており、下痢原性のウエルシュ菌は0.1%~数%が保有している。さらに、高齢者では高い保有率であると考えられている。ウエルシュ菌は血清型別としてHobbes型(1~17:市販品)とTW型(1~79)によって型別ができる。
食中毒発生状況
ウエルシュ菌食中毒は年間20~40件発生している。本菌食中毒は発生件数に対して患者数が多く、大規模な集団例が多いのが特徴である。本食中毒は給食施設、飲食店、仕出屋など大量の食事を取り扱う施設を原因として発生している。原因食品としては食肉または魚介類が主に考えられる。食中毒患者の症状としては腹痛、下痢がほとんどで、1回~5回程度の水溶性下痢の後、回復する傾向にある。潜伏期間は10~12時間で、昼食が原因食であれば夜、夕食が原因食であれば明け方に発症が認められる。
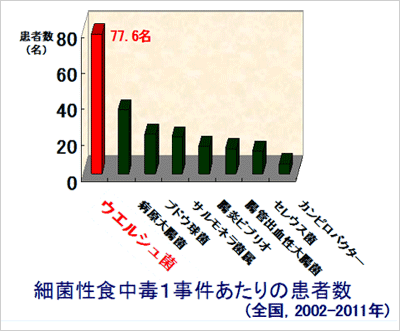
図1. 細菌性食中毒1事件あたりの患者数(全国:2002-2011年)
検査法
ふん便および食品検体はCW寒天培地(KM含)にて直接培養とTGC培地による増菌培養を実施する。ふん便検体におけるTGC培地での増菌培養では100℃、10分(易熱性芽胞形成菌を疑う場合は80℃)の加熱処理を実施する。嫌気培養にてCW寒天培地上で得られた定型的な集落は、菌の同定、エンテロトキシン産生試験、血清型別等を実施する。また、ふん便検体では直接エンテロトキシンの検出検査が可能であるが、発症3日以内のふん便を用いる必要がある。
食中毒事例と予防対策
食中毒5事例について,各々その原因と予防対策を考察した。
- 長時間保存による事例(1事例)
- 不適切な再加熱と保存による事例(3事例)
- 複数血清型の事例(1事例)
上記の事例からウエルシュ菌食中毒の原因としては、前日の大量調理、常温放置、再加熱時の加熱不足などが考えられる。
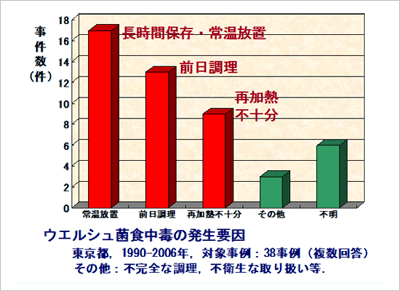
図2. ウェルシュ菌食中毒の発生要因
これらの予防対策としては当日調理、2時間以内の急冷や小分け、直前加熱と十分な攪拌等が挙げられる。また、複数血清型の事例では仕入れ惣菜がすでにウエルシュ菌に汚染されていたことから十分な再加熱と調理現場の温度管理が重要であると考えられる。
カレーなどの粘性の高い食材では、鍋で加熱してグツグツと煮え立った状態が見えていても局所的に熱が加わっただけであり、全体を物理的によく攪拌しなければ食材の熱対流による混和による均一な熱の伝導は期待できない。
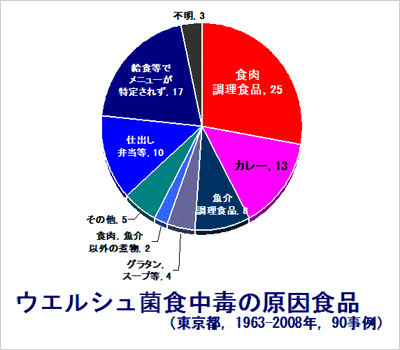
図3. ウェルシュ菌食中毒の原因食品
講演Ⅱ
食品媒介リステリア感染症とその制御
岡田 由美子 (国立医薬品食品衛生研究所 食品衛生管理部 主任研究官)
Listeria monocytogenes(以下リステリア)は、人獣共通感染症の原因菌で、川や動物の腸内など自然界に広く存在している。芽胞非形成のグラム陽性短桿菌であり、強い低温増殖能、高食塩濃度耐性を持つことが特徴である。リステリアは、O抗原とH抗原の組み合わせで13血清型に分類され、集団事例の原因菌は4b、1/2a、1/2bが多い。
汚染食品を通じて感染するリステリア症は、主に健康成人が罹患して下痢および感冒様症状を主とする非侵襲型と高齢者や免疫弱者等のハイリスクグループが罹患して脳脊髄膜炎、流死産、敗血症等を示す侵襲型に分けられる。リステリア症の発生状況は、海外の主な集団事例として、1997年にイタリアでコーンサラダを原因食品とした患者数1,594名が発生したもの、2011年にアメリカでカンタロープメロンを原因食品とした患者数146名で死者30名を出したものなどがある。また、国内の集団事例としては、2001年の国内産ナチュラルチーズによる1例が知られているだけであるが、散発事例については毎年80例程度発生していると考えられている。

表1. 海外での主な集団事例
ヒトリステリア症の治療法としては、アンピシリン、ゲンタマイシン、S/T合剤などの抗生物質の投与が有効である。臨床由来の101株と食品由来の100株を用いた薬剤感受性試験の結果では、特段の薬剤耐性株は認められていない。
リステリアの汚染率の高い食品としては、非加熱食肉製品や乳製品、魚介類、惣菜などがある。国内流通食品におけるリステリア汚染状況としては、漬物や食肉製品、水産食品などから検出されているが、総じて菌数は多くない。Codexでは非加熱喫食食品中のリステリア規格基準として、微生物規格が必要でない食品と必要な食品に分けている。微生物規格が必要でない食品としては、「製造加工工程でL. monocytogenesを確実に死滅させ、かつ再汚染が起こりえないRTE食品(喫食直前に加熱をしない非加熱喫食食品)でGHPシステムのもとで製造加工、取り扱われる食品」と定めている。一方、微生物規格が必要な食品としては、食品中で増殖するものは、n=5、c=0、m=negative/25g、食品中で増殖しないものはn=5、c=0、m=100CFU/gであることが定められている。
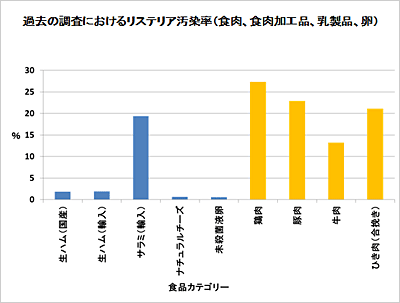
図1.
過去の調査におけるリステリア汚染率(食肉、食肉加工品、乳製品、卵)
日本ではリステリアに関する微生物規格はなく、生ハムなどの非加熱食肉製品とナチュラルチーズで検出された場合に、食品衛生法第6条違反となるとされている。食品媒介リステリア症の発生予防対策として、
(1) 製造者では、製造工程管理の徹底、流通温度の設定、品質保持期限の設定があり、
(2) 消費者としては、冷蔵庫を過信しない、品質保持期限を守る、十分に加熱して食べる、
などが挙げられる。
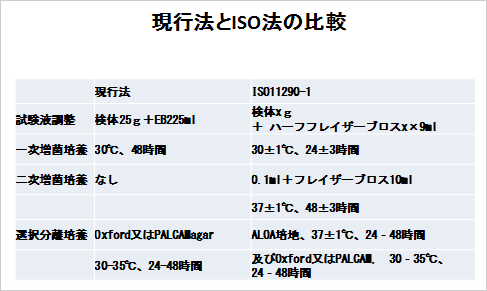
表2. 現行法とISO法の比較






